Sommaire des données probantes
CATÉGORIES
Sommaire des données probantes contenues dans les pages de ressources
Dans la mesure du possible, la qualité des preuves des nouvelles publications citées dans le Relevé postnatal Rourke 2020 a été évaluée à la fois à l’aide de l’ancien système du Groupe d’étude canadien sur les soins de santé préventifs et du système de classification GRADE.
La force des recommandations respecte le système antérieur : preuves suffisantes, preuves acceptables et preuves insuffisantes ou consensuelles.
Le bouton Ressources pour les parents fournit des liens vers les ressources pour les parents sur ce sujet.
CROISSANCE
- Important : Il faut utiliser l’âge corrigé jusqu’à au moins 24 à 36 mois pour les enfants prématurés nés à moins de 37 semaines d’âge gestationnel.
- Mesure de la croissance : La croissance de tous les nourrissons nés à terme, qu’ils soient allaités ou non, et de tous les enfants d’âge préscolaire devrait être évaluée à l’aide des courbes de croissance canadiennes 2014 de l’Organisation mondiale de la Santé (de la naissance à 5 ans), en mesurant la taille en position couchée (entre la naissance et 2 à 3 ans) ou en position debout (2 ans et plus), le poids, le périmètre crânien (de la naissance à 2 ans) et le calcul de l’indice de masse corporelle (IMC, 2 à 5 ans). Courbes de croissance de l’OMS adaptées pour le Canada avec tableaux d’IMC et calculateur d’IMC (Les diététistes du Canada) | Growth monitoring (Groupe de travail sur les soins de santé préventifs) | Promouvoir la surveillance optimale de la croissance des enfants (SCP)
NUTRITION
NUTRITION: La nutrition du nourrisson né à terme et en santé : 0–6 mois | 6–24 mois | La nutrition du nourrisson né à terme et en santé, de la naissance à six mois (SCP) | 2019 Nutrition Guidelines (DSPO) | Les diététistes du Canada
Allaitement : L’allaitement exclusif est recommandé jusqu’à l’âge de 6 mois chez les nourrissons nés à terme et en santé. L’introduction des aliments solides, qui doit dépendre des signes du nourrisson, peut avoir lieu entre quelques semaines avant et quelques semaines après l’âge de 6 mois. Le lait maternel est l’aliment optimal pour les nourrissons. S’il n’est pas contre-indiqué, l’allaitement peut se poursuivre jusqu’à 2 ans, et même plus tard, en association avec des aliments complémentaires. L’allaitement peut réduire le taux d’infections gastro-intestinales et respiratoires et assure une protection contre la mort subite du nourrisson. Pour accroître le maintien et la durée de l’allaitement, on peut offrir du soutien aux mères avant et après l’accouchement. Les contacts fréquents entre la mère et son nourrisson, le partage de la chambre et l’interdiction de distribuer des échantillons gratuits de préparation lactée accroissent également les taux d’allaitement.
- Entreposage du lait maternel : 2019 Nutrition Guidelines (ODPH) page 8
- L’ankyloglossie et l’allaitement (SCP)
- Médicaments à la mère pendant l’allaitement : Drugs and Lactation Database (TOXNET)
- Sevrage : Le sevrage de l’allaitement (SCP)
L’administration systématique de 400 UI/jour (800 UI/jour chez les nourrissons à haut risque) de suppléments de vitamine D est recommandée pendant toute la période de l’allaitement des nourrissons et des enfants. Les mères qui allaitent devraient continuer de prendre une multivitamine ou un supplément minéral standard qui contient de la vitamine D (400 UI/jour).
Les suppléments de vitamine D (SCP) (CPS)- Préparation lactée : En général, les préparations lactées contiennent de 0,4 à 1,3 mg/100 mL de fer. Déconseiller l'utilisation de préparations lactées maison pour les nourrissons.
- Composition de la préparation lactée et son usage : Compendium et fiche récapitulative des Alberta Health Services, en anglais.
- Les préparations pour nourrissons. Ce qu’il faut savoir (meilleur départ) | Vidéo et fiches-conseils : L’utilisation de préparation pour nourrissons (meilleur départ)
La période de consommation de lait se fonde seulement sur un consensus et est fournie à titre indicatif.
Les préparations à base de soja ne sont pas recommandées systématiquement chez les nourrissons à terme pour remplacer les préparations à base de lait de vache et sont contre-indiquées chez les nourrissons prématurés. Document de l’AAP
Éviter toutes les boissons sucrées aux fruits, les boissons pour sportifs, les boissons énergisantes et les boissons gazeuses : Limiter la consommation de jus de fruits à un maximum de 125 mL (une demi-tasse) par jour. Limiter la consommation d’aliments prêts-à-servir et de boissons riches en sucre.
Limiter ou éviter la consommation d’aliments très transformés riches en sodium : L’apport alimentaire en sodium (SCP)
Les coliques : Les coliques du nourrisson : les interventions alimentaires (SCP)
Introduction des aliments solides : Quelques semaines avant l’âge de 6 mois ou juste après, commencer à donner des aliments contenant du fer pour éviter l’anémie ferriprive, en fonction de la réceptivité du nourrisson (Soins de nos enfants, SCP). On peut introduire des aliments aux textures molles, des purées aux aliments à manger avec les doigts.
Aliments allergènes : Chez tous les nourrissons, y compris ceux très à risque d’allergies, on peut introduire les aliments allergènes (particulièrement les œufs et les produits à base d’arachide) en même temps que les autres aliments vers l’âge de 6 mois, mais pas avant l’âge de 4 mois, en fonction de la réceptivité du nourrisson. Une fois introduits, les aliments allergènes doivent être servis quelques fois par semaine pour maintenir la tolérance.
Le moment d’introduire les aliments allergènes (SCP); Allergy Check; Allergies alimentaires Canada
Éviter le miel jusqu’à l’âge d’un an afin de prévenir le botulisme.
Teneur en matières grasses : Il n’est pas recommandé de restreindre les matières grasses avant l’âge de 2 ans, parce que cette mesure peut compromettre l’apport d’énergie et d’acides gras essentiels à la croissance et au développement. À partir de l’âge de 2 ans, conformément au Guide alimentaire canadien, il est recommandé de passer progressivement du lait riche en matières grasses au lait moins riche en matières grasses.
Favoriser les repas en famille par une alimentation autonome, tout en proposant des aliments sains et variés. La nutrition du nourrisson né à terme et en santé, de 6 à 24 mois (Santé Canada)
Régimes végétariens : Les régimes végétariens chez les enfants et les adolescents (SCP)
Consommation de poisson : 2 portions par semaine de poisson contenant peu de mercure. La consommation de poisson et le mercure (Santé Canada)
SANTÉ DE L’ÉNVIRONNEMENT
Les changements climatiques mondiaux et la santé (SCP) | Santé et environnement : (CPCHE) | (AAP)
Exposition à la fumée secondaire, à la cigarette électronique et au cannabis : Il n’y a pas de taux d’exposition sécuritaire. Conseiller aux personnes qui s’occupent d’enfants d’arrêter de fumer ou de réduire l’exposition à la fumée secondaire, qui contribue à des maladies respiratoires, à la mort subite du nourrisson et à des troubles neurocomportementaux. Conseiller des ressources pour favoriser l’abandon du tabac. Informer les parents des risques et des dangers associés à la cigarette électronique et au cannabis (y compris les produits comestibles) sur la santé, de même que des pratiques de rangement sécuritaires. Le cannabis (SCP)
Exposition au soleil, et aux écrans solaires : Réduire l’exposition au soleil au minimum. Faire porter des vêtements et un chapeau protecteurs, ainsi qu’un écran solaire bien appliqué dont le FPS est d’au moins 30 aux nourrissons de plus de 6 mois.
Piqûres d’insectes et insectifuges : Prévenir les piqûres d’insectes. Ne pas utiliser de DEET avant l’âge de 6 mois. Pour les bébés de 6 à 24 mois, utiliser un produit contenant 10 % de DEET et l’appliquer 1 seule fois par jour. Utiliser ce produit au maximum 3 fois par jour chez les enfants de 2 à 12 ans. La prévention des piqûres de moustiques et de tiques (SCP)
Pesticides : S’informer de l’utilisation et de l’entreposage des pesticides à la maison. Éviter de s’y exposer. Laver tous les fruits et les légumes qui ne peuvent pas être pelés. Food additives and child health (AAP) | Pesticide Exposure in Children (AAP)
Plomb : Il n’y a pas de taux sécuritaire d’exposition au plomb chez les enfants. D’après les données probantes, une plombémie basse peut nuire à la fonction cognitive de l’enfant.
Le dépistage de la plombémie est recommandé pour les enfants :
- qui vivent depuis 6 mois dans un immeuble construit avant 1960;
- qui vivent dans un immeuble qui a récemment subi des rénovations, qui est en cours de rénovations ou dont la peinture s’écaille;
- dont un membre de la famille ou un compagnon de jeu a déjà souffert de saturnisme;
- qui habitent près de sources de contamination par le plomb;
- dont des membres de la famille ont des activités ou des passe-temps liés au plomb;
- qui sont des réfugiés de 6 mois à 6 ans, qui ont immigré depuis moins de 3 mois, puis de nouveau de 3 à 6 mois plus tard;
- qui ont émigré ou fait l’objet d’une adoption internationale d’un pays où les taux de plomb en population sont plus élevés qu’au Canada;
- sont à risque d’être exposés au plomb par les canalisations d’eau;
- doivent subir des explorations diagnostiques de retards ou de troubles neurocomportementaux.
Prevention of Childhood Lead Toxicity (AAP) | Lead and Children (Le médecin de famille canadien) | L'exposition au plomb (Les soins aux enfants néo-canadiens, SCP) | La toxicité du plomb (SCP) | Réduire votre exposition au plomb (Santé Canada)
PRÉVENTION DES BLESSURES
PRÉVENTION DES BLESSURES : Au Canada, les blessures non intentionnelles constituent la principale cause de mortalité chez les enfants et les adolescents. La plupart de ces blessures évitables sont attribuables à des accidents d’automobile, une suffocation, des noyades, des incendies, des empoisonnements et des chutes. Décès attribuables à des blessures au Canada (ASPC) Les blessures inexpliquées (p. ex., fractures, ecchymoses, brûlures) ou qui ne correspondent pas à l’explication donnée ni à l’étape du développement, doivent soulever des soupçons de maltraitance.
Transport dans les véhicules motorisés, y compris les voitures, les VTT, les motoneiges, etc.:
Choisir un siège d’auto (Transports Canada) | Child passenger safety (AAP) | La prévention des blessures en VTT (SCP) | La sécurité en motoneige (Soins de nos enfants, SCP)- Ne jamais laisser un enfant sans surveillance dans un véhicule. Les enfants de moins de 13 ans devraient s’asseoir sur la banquette arrière, loin de l’aire de déploiement d’un sac gonflable
- Siège d’auto : Utiliser un siège adapté à la taille de l’enfant, d’après les recommandations de chaque modèle de siège, et conserver l’enfant dans le même siège le plus longtemps possible, jusqu’à ce que la limite de taille et de poids du siège soit atteinte. Les nourrissons et les tout-petits doivent être installés dans un siège orienté vers l’arrière, les enfants d’au moins 10 kg, dans un siège orienté vers l’avant et muni d’un harnais, et ceux d’au moins 18 kg, dans un siège d’appoint. Les enfants de moins de 13 ans qui mesurent plus de 145 cm (4 pi 9 po) doivent s’asseoir sur le siège arrière et utiliser une ceinture-baudrier et sous-abdominale bien réglée. Le siège d’auto doit être remplacé en cas de collision.
- Les enfants et les jeunes de moins de 16 ans ne doivent pas conduire de VTT ou de motoneige, même s’il s’agit de modèles conçus pour les jeunes.
Vélo : Porter un casque et préconiser des lois sur le port du casque à tout âge. Le remplacer en cas de choc ou s’il a plus de 5 ans. La loi sur le port du casque de vélo (SCP)
Sommeil sécuritaire : Énoncé conjoint sur le sommeil sécuritaire (SCP, FCÉMI, ICSI, SC, ASPC) | 2016 task force on SIDS (AAP)
- Position de sommeil, partage du lit et mort subite du nourrisson : Il est recommandé de coucher les nourrissons en santé sur le dos, sur une surface ferme, pour tout type de sommeil. Informer les parents des autres facteurs de risque de mort subite du nourrisson, notamment le partage du lit, le chauffage trop élevé, le tabagisme de la mère, la fumée secondaire, l’alcool, les drogues ou la sédation illicite.
- Plagiocéphalie positionnelle : Tous les jours, changer la position de la tête du nourrisson couché sur le dos pour dormir, afin de prévenir la plagiocéphalie positionnelle. Ne pas utiliser de coussins de positionnement. Lorsque le cordon ombilical est tombé, le nourrisson devrait passer du temps sur le ventre sous surveillance pendant ses périodes d’éveil. La plagiocéphalie positionnelle (PCH)
- Sécurité de la couchette et partage de la chambre : Les nourrissons doivent dormir dans un moïse, un berceau ou une couchette ne contenant pas d’objets mous, de literie lâche ou d’objets similaires. Ce lit, qui doit respecter le règlement de Santé Canada, doit être installé dans la chambre des parents jusqu’à ce que le bébé ait 6 mois.
- Emmaillotage : Un bébé bien emmailloté peut dormir plus longtemps, mais s’il est mal emmailloté, il pourrait être exposé à des effets indésirables (hyperthermie, mort subite du nourrisson ou dysplasie de la hanche). Le nourrisson emmailloté doit avoir la tête découverte, toujours être couché sur le dos et pouvoir bouger les hanches et les pieds. L’emmaillotage est contre-indiqué à compter du moment où le bébé essaie de rouler sur lui-même. Risks and Benefits of Swaddling (AJMCN)
L’usage de la suce : Donner des conseils sur l’utilisation sécuritaire et appropriée de la suce. Une fois l’allaitement bien établi, la suce pourrait réduire le risque de mort subite du nourrisson et ne doit pas être découragée jusqu’à 1 an, mais il faudrait le restreindre chez les enfants ayant des otites moyennes récurrentes ou chroniques. Les recommandations sur l’usage des sucettes (SCP)
Étouffement : Éviter les aliments durs, petits et ronds, lisses et collants avant l’âge de 4 ans. Encourager l’enfant à demeurer assis pendant qu’il mange et qu’il boit. Utiliser des jouets sécuritaires, recommandés pour l’âge de l’enfant, et retirer les pièces lâches et les jouets cassés. La prévention de l’étouffement et de la suffocation (SCP)
Noyade : Prevention of Drowning (AAP)
- Consignes de sécurité pour le bain : Ne jamais laisser un jeune enfant seul dans la baignoire. Ne pas utiliser de sièges ni d’anneaux de bain.
- Sécurité aquatique : Recommander la surveillance par des adultes, la formation des adultes, la clôture sur tout le pourtour de la piscine, munie d’un dispositif de fermeture et de verrouillage automatique, les gilets de sauvetage, les cours de natation et l’observation des consignes de sécurité nautique afin de réduire les risques de noyade.
Brûlures : Installer des détecteurs de fumée à tous les étages de la maison. Garder l’eau chaude à une température inférieure à 49 oC. Être vigilant lorsque des récipients contenant des liquides chauds sont déposés sur le dessus des comptoirs.
Poisons et autres toxines : Garder les médicaments, les produits de nettoyage et les autres toxines sous clé et hors de la portée des enfants. Avoir le numéro du centre antipoison à portée de la main. Le sirop d’ipéca est contre-indiqué chez l’enfant. Installer des détecteurs de monoxyde de carbone.
Chutes : Évaluer les risques potentiels à la maison, ne jamais laisser un bébé seul sur la table à langer ou une autre surface surélevée; placer des dispositifs de sécurité aux fenêtres et des barrières de sécurité dans les escaliers. Les marchettes pour bébé sont interdites au Canada et ne doivent jamais être utilisées. S’assurer de la stabilité des meubles et des téléviseurs. Déconseiller l’usage du trampoline à domicile. Trampoline safety (AAP).
Sécurité des armes à feu : Conseiller de retirer les armes à feu de la maison ou de les entreposer dans un lieu sécuritaire afin de réduire le risque de blessures non intentionnelles par balle, de suicide ou d’homicide. La prévention des blessures par balle (SCP)
AUTRES CONSEILS
Déconseiller aux parents d’utiliser des médicaments en vente libre contre la toux ou le rhume. Le traitement de la toux et du rhume (SCP)
Approches complémentaires et parallèles en santé : Le médecin devrait systématiquement s’enquérir du recours aux traitements ou produits complémentaires et parallèles en santé, notamment si l’enfant est atteint d’une maladie chronique. Les produits de santé naturels (Soins de nos enfants, SCP); L’homéopathie (SCP); Les soins chiropratiques (PCH)
Conseils sur la fièvre et les thermomètres : Une fièvre d’au moins 38 oC chez un nourrisson de moins de 3 mois exige une évaluation urgente. L’ibuprofène et l’acétaminophène sont 2 antipyrétiques efficaces. L’acétaminophène demeure l’antipyrétique de choix pour les bébés de moins de 6 mois. Par la suite, les 2 médicaments peuvent être utilisés. L’alternance des 2 produits en vue de faire baisser la fièvre n’est pas recommandée en première ligne, car cette technique risque de favoriser la phobie de la fièvre, sans compter que les risques d’erreur de médication l’emportent sur les avantages cliniques mesurables. La fièvre chez l’enfant voyageur de retour au pays (SCP); La fièvre et la prise de la température (Soins de nos enfants, SCP)
Chaussures : Les chaussures sont conçues pour protéger et non pour corriger les pieds. La marche pieds nus favorise la préhension des orteils et la force musculaire. Les chaussures pour enfants (SCP)
Soins dentaires – Smiles for Life
- La poussée des dents : Pour soulager l’inconfort, on peut masser les gencives à l’aide d’une débarbouillette d’eau froide ou d’un anneau de dentition et faire un bon usage des analgésiques par voie orale (p. ex., l’acétaminophène, à tout âge, ou l’ibuprofène, à compter de 6 mois. Les gels anesthésiques ou qui engourdissent et les colliers de dentition sont contre-indiqués. Croissance des dents (Association dentaire canadienne); Homeopathic Teething Products (FDA)
- Nettoyage des dents : Les jeunes enfants qui avalent trop de dentifrice risquent une fluorose dentaire. Un adulte devrait brosser les dents et les gencives d’un enfant de moins de 3 ans 2 fois par jour avec de l’eau (si le risque de carie est faible) ou avec une quantité de dentifrice fluoré de la grosseur d’un grain de riz (s’il est vulnérable aux caries). Les enfants de 3 à 6 ans doivent être aidés pendant le brossage et n’utiliser qu’une petite quantité de dentifrice fluoré (de la grosseur d’un pois), 2 fois par jour. La personne qui s’occupe de l’enfant devrait lui brosser les dents jusqu’à ce que celui-ci ait acquis une dextérité manuelle suffisante pour le faire seul, puis devrait continuer de le superviser par intermittence jusqu’à ce que l’enfant soit autonome. Le passage quotidien de la soie dentaire doit commencer lorsque les dents de l’enfant se touchent.
- Les facteurs de risque de carie dentaire sont la présence d’autres caries, les anomalies de l’émail, des problèmes d’hygiène ou d’alimentation, la présence de caries chez les parents, le fait d’avoir été prématuré ou de petit poids à la naissance ou la présence d’eau non fluorée. Outil d’évaluation du risque de la carie; Caries-risk assessment (AAPDA)
- Pour éviter la carie dentaire, il faut éviter les jus et les liquides sucrés et ne pas laisser l’enfant siroter constamment du lait ou du jus naturel dans un biberon ou un gobelet.
- Administrer un vernis fluoré aux enfants vulnérables aux caries. Envisager les suppléments de fluor seulement pour les enfants à haut risque qui n’ont pas accès à de l’eau fluorée dans le système d’aqueduc. Le fluorure et votre enfant (Association dentaire canadienne)
- Envisager le premier rendez-vous chez le dentiste 6 mois après l’éruption de la première dent ou à l’âge d’1 an.
COMPORTEMENT
Pleurs : Les pleurs excessifs peuvent avoir des causes comportementales ou physiques ou se situer à la limite supérieure de la norme. La frustration causée par un nourrisson qui pleure peut provoquer de la maltraitance et des blessures (traumatisme crânien, fractures, ecchymoses). The Period of PURPLE Crying
Évaluer les saines habitudes de sommeil : Le sommeil normal (la qualité et la quantité adaptées à l’âge) s’associe à un développement caractéristique et a un meilleur effet sur la santé. Sommeil (Encyclopédie sur le développement des jeunes enfants) Période de sommeil recommandée par 24 heures : 12 à 14 heures (nourrissons de 4 à 12 mois); 11 à 14 heures (1 à 2 ans); 10 à 13 heures (3 à 5 ans); 9 à 12 heures (6 à 12 ans); 8 à 10 heures (13 à 18 ans). Éteindre l’ordinateur ou le téléviseur 60 minutes avant le coucher. Ne pas mettre d’ordinateur ou de téléviseur dans la chambre. Recommended Amount of Sleep (AASM)
Réveils nocturnes : Les réveils nocturnes touchent 20 % des nourrissons et des tout-petits qui n’ont pas besoin d’être nourris la nuit. Il est démontré que des conseils aux parents sur les rituels positifs du coucher (y compris apprendre à l’enfant à s’endormir seul), l’élimination des éléments excitants avant d’aller au lit, le maintien d’une heure de lever régulière et la récompense des comportements de sommeil voulus réduisent la prévalence de réveils nocturneboissons gazeusess, surtout lorsque ces conseils sont donnés avant que le nourrisson atteigne l’âge de 3 semaines. Behaviour modification and sleep (MJA); Sleep problems and night wakings (Sleep)
PRATIQUES PARENTALES ET DISCIPLINE
Soutenir des pratiques parentales positives (SCP)
Informer les parents que des méthodes de discipline réceptives, souples, stables et affectueuses ont des effets positifs chez les enfants, mais que les méthodes réactionnelles, irrégulières, froides et coercitives ont des effets négatifs. Il faut décourager le châtiment physique à tout âge, y compris la fessée. Une discipline efficace auprès des enfants (PCH)
Diriger les parents des enfants à risque de troubles de comportement ou de troubles des conduites ou qui présentent des signes de tels troubles vers des programmes structurés d’apprentissage des pratiques parentales, qui ont une capacité démontrée d’améliorer les pratiques parentales positives, de renforcer l’obéissance des enfants et de réduire les troubles de comportement en général. Consulter les ressources communautaires pour déterminer les programmes structurés par la recherche les mieux adaptés. Habiletés parentales (Encyclopédie sur le développement des jeunes enfants), p. ex., The Incredible Years, Triple P®, L’Institut des familles solides
NOURISSONS À HAUNT RISQUE
Dépression de la mère : Les médecins doivent être à l’affût des signes de dépression de la mère, qui constituent un facteur de risque de troubles de développement socioaffectif et cognitif chez l’enfant. Moins étudiée, la détresse du père peut aggraver les problèmes d’interaction entre la mère et son nourrisson. La dépression de la mère et le développement de l’enfant (SCP)
Ensemble des troubles causés par l’alcoolisation fœtale. Fetal Alcohol Spectrum Disorder (AAP)
Adoption et placement en famille d’accueil : Les enfants qui viennent d’être adoptés ou qui sont placés en famille d’accueil sont une population très vulnérable ayant des besoins particuliers en matière de supervision médicale. Les familles d’accueil (SCP) | L’adoption internationale : se préparer à adopter un enfant à l’étranger (Les soins aux enfants néo-canadiens, SCP) | L’adoption internationale : favoriser l’attachement entre les parents adoptifs et leur enfant (Les soins aux enfants néo-canadiens, SCP)
MenveoMDrants et réfugiés : Les soins aux enfants néo-canadiens (SCP) | Clinical Guidelines (CCIRH) | Les communications interculturelles (SCP)
Enfants autochtones : Social determinants of health in Aboriginal children in Canada (PCH)
Déterminants sociaux de la santé : S’informer des effets de la pauvreté : « Depuis 12 mois, avez-vous craint de manquer de nourriture avant d’avoir assez d’argent pour en acheter OU avez-vous manqué de nourriture et d’argent pour en acheter? » Food insecurity (Pediatrics) | CLEAR tool kit | Poverty tool (OCFP) | Déterminants sociaux de la santé (CMFC) | Infrastructure to address social determinants of health (PCH)
- Facteurs de risque de maltraitance d’enfants :
- Parent (situation défavorisée, mère de moins de 19 ans, famille monoparentale, parents non biologiques, maltraitance pendant l’enfance, consommation de substances psychoactives, manque de soutien social, grossesse non planifiée ou attitude négative des parents à l’égard de la grossesse)
- Famille (violence conjugale, mauvaises relations conjugales, mauvaise relation entre l’enfant et les parents, vie familiale malheureuse)
- Enfant (troubles de comportement, incapacité)
Discuter avec les parents des enfants d’âge préscolaire de l’importance de leur apprendre à nommer leurs parties génitales, ce qui est un toucher approprié et inapproprié et ce qui est un comportement sexuel normal en fonction de leur âge.
L’exposition à la violence personnelle et à d’autres formes de violence a des effets importants sur le bien-être physique et affectif des enfants.
Évaluation du besoin de visites à domicile : Des preuves suffisantes démontrent que les visites d’infirmières à domicile durant la période périnatale et la petite enfance chez les femmes primipares défavorisées, les parents monoparentaux et les parents adolescents peuvent contribuer à prévenir les mauvais traitements ou la négligence.
Child maltreatments prevention (USPSTF) | Les ecchymoses dans les cas de maltraitance présumée (SCP) | Le traumatisme crânien non accidentel (SCP) | INSPIRE : sept stratégies pour mettre fin à la violence à l’encontre des enfants (Organisation mondiale de la Santé)
Prévention de la maltraitance d’enfants :
SERVICES DE GARDE NON PARENTAUX
Se renseigner sur les conditions de garde de l’enfant. Des services de garde de qualité contribuent à de meilleurs résultats cliniques en pédiatrie chez tous les enfants.
Les facteurs qui améliorent la qualité des services de garde incluent le niveau d’éducation générale et la formation du personnel, la dimension du groupe et le ratio entre les enfants et le personnel, le permis d’exercer et l’inscription ou la certification, le contrôle des infections et la prévention des blessures, ainsi que les mesures d’urgence.
- Les répercussions de la fréquentation des services de garde sur la santé des enfants (PCH) : Partie A et Partie B
- Le bien-être des enfants : Un guide de la SCP sur la santé en milieu de garde
ALPHABÉTISATION
Encourager les parents à faire la lecture à leurs nourrissons et leurs enfants et à chanter avec eux dès les premiers mois de vie et à limiter le temps consacré à la télévision, aux vidéos et aux jeux vidéo et informatiques afin de multiplier les occasions de lecture.
- Lisez, parlez, chantez : la promotion de l’alphabétisation (SCP)
- Literacy Promotion (AAP)
- Reading aloud to children : the evidence (Arch Dis Child)
VIE SAINE ET ACTIVE ET COMPORTEMENT SÉDENTAIRE DES FAMILLES
Une vie saine et active (SCP) | Directives en matière d’activité physique et de comportement sédentaire (SCPE) | Le temps d’écran et les jeunes enfants (SCP)
Encourager l’activité physique et inciter les parents à donner l’exemple. Les nourrissons devraient jouer davantage sur le sol. Les jeunes enfants devraient faire des activités variées. Les activités sédentaires devraient être réduites.
- Utilisation des médias : Donner des conseils sur le temps d’écran; le temps d’écran (p. ex., télévision, ordinateur, jeux électroniques) n’est pas recommandé chez les moins de 2 ans, sauf pour les conversations vidéo; limiter le temps d’écran à moins d’1 heure par jour chez les 2 à 4 ans. Moins, c’est mieux. Les émissions éducatives et prosociales sont à privilégier.
DÉVELOPPEMENT
Les manœuvres reposent sur des publications fondées sur des données probantes portant sur l’acquisition des étapes du développement. Evidence-based milestones ages (PCH). Il ne s’agit pas d’un processus de dépistage du développement, mais plutôt d’un outil pour en faciliter le suivi. Les manœuvres doivent être exécutées après l’étape caractéristique d’acquisition des habiletés. Une ou plusieurs étapes non acquises sont considérées comme des marqueurs de risque élevés et incitent à procéder à une évaluation plus poussée du développement, tout comme les inquiétudes des parents ou des tuteurs au sujet du développement de leur enfant, quelle que soit l’étape de son développement. Tableau 4. Outils d’évaluation du trouble du spectre de l’autisme (SCP); Le retard global de développement (SCP)
- Le site Web meilleur départ contient des ressources sur la maternité, les nouveau-nés et le développement des jeunes enfants
- Bien faire ce qu’il faut à 18 mois (SCP); Les mesures, en appui au développement de la petite enfance (SCP)
- Identifying and treating speech & language delays (PCH); Encyclopédie sur le développement des jeunes enfants
APPRENTISSAGE DE LA PROPRETÉ
Le processus d’apprentissage de la propreté a beaucoup évolué dans le temps et les cultures. Dans la culture occidentale, on préconise une démarche axée sur l’enfant. Ainsi, on recommande d’adapter le plus possible le moment et le mode d’apprentissage. L’apprentissage de la propreté (SCP)
Toilet-training strategy (PCH) : partie A | partie B
TROUBLES DU SPECTRE DE L'AUTISME
Procéder au dépistage des troubles du spectre de l’autisme chez tout enfant de 18 à 24 mois qui présente au moins l’un des facteurs de risque suivants : échoue des éléments de l’évaluation des aptitudes sociales, affectives ou de communication; a un frère ou une sœur autiste; inquiète un parent, un tuteur ou un médecin sur le plan du développement. La plus forte prévalence de trouble du spectre de l’autisme est également associée à la prématurité et à certains troubles chromosomiques, génétiques et neurologiques. Les outils de dépistage standardisés fondés sur des données probantes, utilisés pour dépister les symptômes précoces de troubles du spectre de l’autisme, doivent être employés conformément aux lignes directrices. TSA (SCP) : Dépistage précoce | Évaluation diagnostique | Prise en charge | M-CHATTM
EXAMEN PHYSIQUE
Ictère (jaunisse) : Test de la bilirubine (totale et conjuguée) si le problème persiste après l’âge de 2 semaines. Lignes directrices pour la détection de l’hyperbilirubinémie néonatale (SCP) | Newborn screening for biliary atresia (AAP)
Ecchymoses : La présence d’ecchymoses inexpliquées justifie une évaluation (maltraitance ou maladie).
Tension artérielle : Vérifier la tension artérielle à chaque rendez-vous chez les enfants à risque de plus de 3 ans. Certains facteurs de risque y sont liés, tels que l’obésité, les troubles respiratoires du sommeil, la prématurité, les maladies rénales, la cardiopathie congénitale, le diabète ou les médicaments qui accroissent la tension artérielle. La tension artérielle chez les enfants, y compris des définitions : NIH Working Group; AAP
Fontanelles : D’ordinaire, la fontanelle postérieure est fermée à 2 mois et la fontanelle antérieure, à 18 mois. The Abnormal Fontanel (AAFP)
Questions au sujet de la vision et dépistage des troubles de la vue : Le dépistage des troubles de la vue (SCP)
- Vérifier le reflet rétinien pour dépister les maladies oculaires gradeves comme le rétinoblastome et les cataractes.
- Reflet cornéen, test de l’écran et questions sur le strabisme : Lorsque l’enfant fixe une source lumineuse, le reflet cornéen devrait être symétrique. Couvrir chaque œil pendant 2 ou 3 secondes, puis le découvrir rapidement. La réponse est anormale si l’œil découvert dévie OU si l’œil couvert bouge lorsqu’on le découvre.
- Vérifier l’acuité visuelle entre l’âge de 3 et 5 ans.
Questions au sujet de l’ouïe et dépistage des troubles auditifs : Toute inquiétude des parents à propos de l’acuité auditive ou du retard de langage de l’enfant devrait susciter une évaluation audiologique rapidement. Tous les nourrissons à haut risque, même s’ils ont eu des résultats normaux lors du DUTAN, devraient subir une évaluation audiologique. Les enfants plus âgés devraient aussi subir le dépistage en cas d’indication clinique.
Inspecter la mobilité de la langue pour dépister une ankyloglossie. L’ankyloglossie et l’allaitement (SCP)
S’assurer de l’absence de fente palatine Cleft lip/palate (AAP)
Dimension des amygdales et troubles respiratoires du sommeil : Procéder au dépistage des troubles du sommeil. Les troubles du sommeil liés au comportement et les ronflements causés par des troubles respiratoires du sommeil justifient une évaluation de l’apnée obstructive du sommeil. Obstructive Sleep Apnea (AAP)
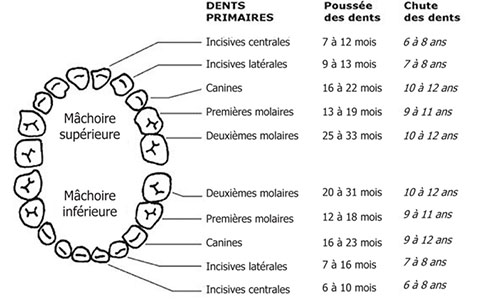
Soins dentaires : Vérifier la présence de problèmes, y compris la carie dentaire et les infections ou les pathologies des tissus mous de la bouche, et la séquence d’éruption normale des dents. Outil d’évaluation du risque de la carie
Examiner le cou pour écarter la possibilité de torticolis.
Ombilic : Assecher doucement et tapotant et examiner les signes et symptômes d'infection.. Preventing sepsis (Cochrane)
Hanches : On ne dispose pas de données suffisantes pour recommander systématiquement l’imagerie diagnostique pour dépister la dysplasie de la hanche, mais l’examen médical périodique devrait inclure l’examen des hanches au moins jusqu’à l’âge d’un an ou jusqu’à ce que l’enfant sache marcher. L’examen inclut l’évaluation d’un écart de la longueur des 2 jambes et d’une asymétrie des plis des cuisses ou des fesses (muscles glutéaux), la manœuvre d’Ortalani (généralement négative après l’âge de 3 mois) et les tests d’abduction limités (généralement positifs après l’âge de 3 mois). Envisager une imagerie sélective entre l’âge de 6 semaines et de 6 mois en présence de facteurs de risque (présentation par le siège, histoire familiale, instabilité des hanches à l’examen physique). DDH (AAP)
Tonus musculaire : Effectuer une évaluation en cas de tonus ou de réflexes ostéotendineux anormaux ou de mouvements asymétriques (mouvement d’un côté plus que de l’autre). Il peut s’agir de signes précoces de paralysie cérébrale ou de troubles neuromoteurs, qui justifient une évaluation plus approfondie. CP Features (DM&CN)
- Rachis et anus : Examiner la colonne vertébrale pour déceler tout signe cutané de myélodysraphie occulte. Vérifier la perméabilité de l’anus. Congenital Brain and Spinal Cord Malformations (AAP)
EXAMENS ET TESTS DE DÉPISTAGE
VACCINATION SYSTÉMATIQUE
Voir le Guide canadien d’immunisation pour obtenir les calendriers de vaccination recommandés par le Comité consultatif national d’immunisation (CCNI) pour les nourrissons, les enfants, les adolescents et les femmes enceintes.
Les calendriers de vaccination des provinces et des territoires peuvent varier en fonction de leur financement. Ils peuvent être consultés dans le site de l’Agence de la santé publique du Canada et le Calendrier de vaccination de l’Ontario.
Stratégies pour réduire la douleur causée par la vaccination : Pendant la vaccination, les stratégies démontrées pour réduire la douleur incluent l’allaitement ou l’utilisation de solutions au goût sucré, l’administration du vaccin le plus douloureux en dernier et le fait d’envisager l’administration d’un anesthésique topique. Reducing vaccine pain (CMAJ)
Il ne faut pas administrer d’acétaminophène ou d’ibuprofène avant, mais plutôt après la vaccination, au besoin. Prophylactic Antipyretic Administration (PLoS-ONE)
Information à l’intention des médecins sur l’innocuité des vaccins:
Renseignements sur la vaccination destinés aux parents:
- Immunisation Canada
- Site Web Soins de nos enfants (SCP), y compris Avoir la piqûre pour la santé de votre enfant
- Guide sur la vaccination à l’intention des parents (ASPC)
- Les parents qui hésitent à faire vacciner leurs enfants (SCP)
- Choisir de faire vacciner son enfant (Santé Canada)
- Addressing vaccine hesitancy (Le médecin de famille canadien)
Vaccin combiné contenant les anatoxines diphtérique et tétanique, un vaccin anticoquelucheux acellulaire, un vaccin antipoliomyélitique inactivé et un vaccin contre l’Haemophilus influenzae de type b (DCaT-VPI-Hib) : Le vaccin DCaT-VPI-Hib peut être utilisé pour toutes les doses de la série vaccinale chez les enfants de moins de 2 ans et pour terminer la série chez les enfants de moins de 5 ans qui ont reçu au moins 1 dose du vaccin DCT (à cellule entière) (p. ex., nouveaux immigrants).
Vaccin combiné contenant les anatoxines diphtérique et tétanique, un vaccin anticoquelucheux acellulaire, un vaccin contre l’hépatite B, un vaccin antipoliomyélitique inactivé et un vaccin contre l’Haemophilus influenzae de type b (DCaT-HB-VPI-Hib) : Le vaccin DCaT-HB-VPI-Hib est utilisé pour 3 des 4 doses initiales dans certaines régions sociosanitaires, conjointement avec les programmes de vaccination systématiques contre l’hépatite B chez les enfants.
Vaccin combiné contenant les anatoxines diphtérique et tétanique, un vaccin anticoquelucheux acellulaire et un vaccin antipoliomyélitique inactivé (DCaT-VPI) : Le vaccin DCaT-VPI peut être utilisé jusqu’à l’âge de 7 ans et pour terminer la série chez les enfants de 5 à 7 ans dont la vaccination est incomplète (les enfants en santé de 5 ans et plus n’ont pas besoin du vaccin contre le Hib).
Vaccin combiné contenant l’anatoxine tétanique, une dose réduite d’anatoxine diphtérique, un vaccin anticoquelucheux acellulaire à contenu antigénique réduit et un vaccin antipoliomyélitique inactivé (dcaT-VPI) : Le vaccin dcaT-VPI, un vaccin quadrivalent qui renferme moins d’anatoxine diphtérique et d’antigène contre la coqueluche que les préparations utilisées chez les plus jeunes enfants et qui risque moins de provoquer des réactions localisées, doit être utilisé comme dose de rappel chez les enfants d’âge préscolaire de 4 à 6 ans de certaines régions sociosanitaires et chez les enfants de plus de 7 ans qui reçoivent ou terminent leur primovaccination.
Vaccin combiné contenant l’anatoxine tétanique, une dose réduite d’anatoxine diphtérique et un vaccin anticoquelucheux acellulaire à contenu antigénique réduit (dcaT) : Le vaccin dcaT est utilisé comme dose de rappel chez les personnes de 7 ans et plus. Tous les adultes devraient recevoir au moins une dose du vaccin contre la coqueluche (sauf la dose de rappel des adolescents). Le vaccin dcaT devrait être offert à toutes les femmes enceintes (à compter de 13 semaines de grossesse, idéalement entre 27 et 32 semaines de grossesse), afin d’assurer une protection immédiate aux nourrissons de moins de 6 mois.
Vaccin conjugué contre l’Haemophilus influenzae de type b (Hib) : Le vaccin contre le Hib est généralement administré sous forme de vaccin combiné (voir Vaccin DCaT-VPI-Hib, ci-dessus). S’il doit être administré sans être combiné, il est offert sous forme de vaccin contenant un polysaccharide capsulaire d’Haemophilus influenzae de type b, le PRP, conjugué à l’anatoxine tétanique (Act-HIBMD ou HiberixMD). Le nombre de doses administrées dépend de l’âge au moment de la vaccination et de l’état de santé sous-jacent.
Vaccin antirotavirus : Le CCNI et la SCP recommandent l’administration universelle du vaccin antirotavirus. Deux vaccins par voie orale sont autorisés au Canada : le Rotarix (2 doses) et le RotaTeq (3 doses). La première dose est administrée entre 6 semaines et 14 semaines+6 jours, et la deuxième au moins 4 semaines plus tard. L’âge maximal de la dernière dose est de 8 mois+0 jour.
Recommandations sur l’utilisation du vaccin antirotavirus chez les nourrissons (SCP)Vaccin contre la rougeole, la rubéole et les oreillons (RRO) et vaccin RRO-varicelle (RRO-Var) : La première dose est administrée entre 12 et 15 mois et la deuxième devrait l’être à 18 mois ou conjointement avec la dose préscolaire du vaccin DCaT-VPI (±Hib) (conformément à la politique de la province ou du territoire) ou à n’importe quel âge considéré comme pratique entre ces deux moments, mais au moins 4 semaines après la première dose si le vaccin RRO est administré, ou 3 mois après la première dose si le vaccin RRO-Var est administré. Si le vaccin RRO-Var n’est pas utilisé, le vaccin RRO et le vaccin contre la varicelle doivent être administrés au même moment, à des points d’injection différents, ou à un intervalle d’au moins 4 semaines.
Vaccin contre la varicelle : Les enfants de 12 mois à 12 ans qui n’ont pas encore eu la varicelle devraient recevoir 2 doses du vaccin contre la varicelle (vaccin univalent contre la varicelle ou RRO-Var). Les personnes d’au moins 13 ans à qui ce vaccin n’a pas été administré et qui n’ont pas eu la varicelle devraient en recevoir 2 doses à au moins 28 jours d’intervalle (vaccin univalent seulement). Consulter les lignes directrices du CCNI pour obtenir les options recommandées de rattrapage de la vaccination contre la varicelle. Le vaccin RRO et le vaccin contre la varicelle devraient être administrés au même moment, à des points d’injection différents, si le vaccin combiné RRO-Var n’est pas disponible, ou à intervalle d’au moins 4 semaines. La prévention de la varicelle (PCH)
Vaccin contre l’hépatite B (HB):
- Le vaccin contre l’hépatite B peut être administré systématiquement aux nourrissons ou aux préadolescents, en fonction de la politique de la province ou du territoire. La première dose peut être administrée à l’âge de 1 mois ou de 2 mois afin de coïncider plus commodément avec d’autres rendez-vous prévus pour la vaccination systématique des nourrissons. La deuxième dose doit être administrée au moins 1 mois après la première, et la troisième au moins 2 mois après la deuxième, mais il peut être plus commode de la faire coïncider avec les rendez-vous de vaccination à 4 et 6 mois. Le vaccin contre l’hépatite B peut également être administré aux nourrissons dans le vaccin combiné DCaT-HB-VPI-Hib, la première dose devant être administrée à l’âge de 2 mois. Il existe également un calendrier à 2 doses pour les adolescents.
- Chez les nourrissons dont la mère est atteinte d’une hépatite B aiguë ou chronique (positive à l’AgHBs), la première dose du vaccin contre l’hépatite B doit être administrée à la naissance (à l’aide d’immunoglobulines contre l’hépatite B), puis les doses suivantes doivent l’être à 1 et à 6 mois. Les nourrissons prématurés qui pèsent moins de 2 000 g à la naissance et dont la mère est infectée par l’hépatite B ont besoin de 4 doses du vaccin à 0, 1, 2 et 6 mois. La dernière dose ne doit pas être administrée avant l’âge de 6 mois. Les nourrissons dont la mère est positive à l’AgHBs doivent aussi recevoir des immunoglobulines contre l’hépatite B à la naissance et subir un suivi de leur statut immunitaire entre 9 et 12 mois pour déceler les anticorps du VHB et de l’AgHBs.
- Les nourrissons dont le père, la sœur, le frère ou un autre contact du ménage est positif à l’AgHBs doivent recevoir le vaccin contre l’hépatite B à la naissance, à 1 mois et à 6 mois.
- Le vaccin contre l’hépatite B doit également être administré à tous les nourrissons des groupes à haut risque, notamment :
- les nourrissons dont la mère ou le père a émigré d’un pays où l’hépatite B est endémique;
- les nourrissons dont la mère est porteuse du virus de l’hépatite C;
- les nourrissons dont la mère consomme des substances psychoactives.
- Chez les enfants à haut risque (immunodépression, insuffisance rénale chronique, dialyse), voir le chapitre sur l’hépatite B du Guide canadien d’immunisation pour connaître le moment d’administrer le vaccin, le nombre de doses et le mode de monitorage des taux d’anticorps contre l’hépatite B.
Vaccin contre l’hépatite A ou vaccin combiné contre l’hépatite A et l’hépatite B (vaccin HAHB, pour les personnes n’ayant pas reçu le vaccin contre l’hépatite B) :
- Les enfants de 6 mois et plus et les enfants plus âgés des groupes à haut risque doivent recevoir 2 doses du vaccin contre l’hépatite A administrées entre 6 et 36 mois d’intervalle (selon le produit utilisé). Le vaccin HAHB est favorisé pour les personnes qui donnent des indications d’immunisation contre l’hépatite A et l’hépatite B ou qui sont âgées de 12 mois ou plus, à moins qu’en raison d’un trouble de santé, une plus forte dose du vaccin contre l’hépatite B soit indiquée.
- Il faut également envisager d’administrer ces vaccins aux enfants qui voyagent dans des pays où l’hépatite A ou l’hépatite B est endémique.
- Le calendrier de vaccination possible du vaccin HAHB peut être entre 12 mois et 18 ans, soit 2 doses aux mois 0 et 6 à 12, OU 3 doses aux mois 0, 1 et 6, selon l’âge de l’enfant et le produit utilisé.
Vaccin contre le pneumocoque – Vaccin conjugué 13-valent (Pneumo-C-13) et vaccin polysaccharidique 23-valent (Pneumo-P-23) : Le calendrier recommandé, le nombre de doses et le produit utilisé sont fonction de l’âge de l’enfant, du risque de pneumococcie et du moment du début de la vaccination. Consulter les lignes directrices du CCNI. Vaccination systématique du nourrisson : Administrer 3 doses du vaccin Pneumo-C-13 à au moins 8 semaines d’intervalle à compter de l’âge de 2 mois, suivies d’une quatrième dose entre l’âge de 12 et 15 mois. Chez les nourrissons en santé, le calendrier à 3 doses peut être utilisé, administrées à 2, 4 et 12 mois. Les enfants de 2 ans et plus les plus à risque de pneumococcie invasive doivent recevoir le vaccin Pneumo-P-23. Consulter les lignes directrices du CCNI pour connaître l’admissibilité et le calendrier de vaccination.
Vaccin contre le méningocoque:
- Le vaccin Men-C-C doit être administré aux enfants canadiens à l’âge de 12 mois ou plus tôt, de manière à respecter les programmes de vaccination provinciaux ou territoriaux. Il est suggéré d’en administrer une dose à l’âge de 12 mois.
- Le vaccin Men-C-ACYW doit être administré aux enfants de 2 mois ou plus qui sont plus vulnérables à une méningococcie ou qui ont été en contact étroit avec un cas de méningococcie invasive A, C, Y ou W. Le vaccin Men-C-ACYW-CRM (MenveoMD) doit être utilisé chez les enfants de moins de 2 ans. Tous les vaccins Men-C-ACYW peuvent être utilisés chez les enfants plus âgés.
- La dose de rappel systématique du vaccin Men-C-C ou du vaccin Men-C-ACYW est recommandée vers l’âge de 12 ans. Les enfants à haut risque ont besoin d’une dose de rappel tous les 5 ans.
- Le vaccin Men-C-ACYW doit être administré aux enfants de 2 mois ou plus qui se rendent dans des régions où le vaccin contre le méningocoque est recommandé. Le vaccin Men-C-ACYW-CRM est recommandé pour immuniser les enfants de 2 mois à moins de 2 ans. N’importe quel vaccin Men-C-ACYW peut être utilisé chez les enfants plus âgés.
- Le vaccin multicomposant contre le méningocoque du sérogroupe B (4CMenB) peut être envisagé pour l’immunisation active des enfants de 2 mois ou plus à haut risque de maladie à méningocoque ou qui ont été en contact étroit avec un cas de maladie à méningocoque invasive du sérogroupe B ou qui se rendent dans une région où le risque de transmission du méningocoque du sérogroupe B est élevé. Il faut en administrer de 2 à 3 doses à 4 ou 8 semaines d’intervalle, en fonction de l’âge de l’enfant.
- Il est possible d’envisager l’administration systématique d’acétaminophène à des fins prophylactiques après la vaccination ou l’administration du vaccin 4CMenB hors du calendrier de vaccination systématique pour prévenir la fièvre chez les nourrissons et les enfants de moins de 3 ans.
Vaccin antigrippal : Recommandé pour tous les enfants notamment ceux de 6 à 59 mois et les enfants plus âgés à haut risque.
- Les enfants de 9 ans ou moins qui n’ont jamais été vaccinés contre la grippe doivent recevoir 2 doses du vaccin à intervalle d’au moins 4 semaines. L’enfant n’a pas besoin de la deuxième dose s’il a reçu une ou plusieurs doses du vaccin antigrippal au cours de la saison de vaccination précédente. Le vaccin quadrivalent est à privilégier s’il est offert.
- Chez les enfants de 6 à 23 mois, le vaccin quadrivalent antigrippal inactivé (VQI) doit être utilisé. S’il n’est pas offert, il faut utiliser le vaccin antigrippal trivalent inactivé (VTI) avec ou sans adjuvant.
- Les enfants de 2 à 18 ans devraient se faire administrer le VQI ou un vaccin quadrivalent antigrippal vivant atténué (VVAI) s’il n’est pas contre-indiqué. Si le vaccin quadrivalent n’est pas disponible, utiliser le VTI. Une allergie aux œufs n’est pas une contre-indication au VQI, au VTI ou au VVAI.
- L’administration du VTI ou du VQI est recommandée pendant le deuxième ou le troisième trimestre, afin d’assurer une protection à la femme enceinte et au nourrisson de moins de 6 mois.
- Le VVHI est contre-indiqué chez les enfants : i) immunodéprimés, ii) atteints d’un asthme sévère (défini comme une respiration sifflante active ou qui prennent des glucocorticostéroïdes par voie orale ou des doses élevées de glucocorticostéroïdes inhalés ou dont la respiration sifflante a nécessité une intervention médicale au cours des 7 jours précédents) ou iii) qui prennent de l’aspirine.
Vaccin contre le virus respiratoire syncytial (VRS) : Les enfants atteints d’une maladie pulmonaire chronique, d’une cardiopathie congénitale ou qui étaient prématurés doivent recevoir une prophylaxie au palivizumab (Synagis) pendant la saison du VRS. Prévenir les hospitalisations pour l’infection par le virus respiratoire syncytial (SCP)
CONCERNANT LA VACCINATION
(Adapté de sites Web du CCNI et du Guide canadien d’immunisation, septembre 2019)
